Несмотря на прогресс в медицине, смертность от пневмонии на протяжении десятилетий остается высокой. Наименьшие показатели (1-3%) наблюдаются в молодом возрасте без сопутствующих заболеваний и нетяжелом течении пневмонии. У коморбидных пожилых пациентов, а также в случае тяжелого течения летальность составляет 15-58%.
Одним из факторов риска неблагоприятного исхода является неадекватная стартовая а/б терапия (АБТ). В статье будет представлен алгоритм выбора антибиотика (а/б) при внебольничной нетяжелой пневмонии, когда пациент лечится дома. Алгоритм составлен на основе клин. рекомендаций Минздрава по внебольничной пневмонии 2024 года.
Внебольничная пневмония (ВП) диагностируется в случае развития заболевания вне стационара, либо в первые 48 часов с момента госпитализации.
Тяжелая ВП характеризуется выраженной острой дыхательной недостаточностью и/или сепсисом. Она ассоциируется с быстрым прогрессированием симптомов заболевания, большей частотой клинических неудач и высокой летальностью. Пациенты с тяжелой ВП нуждаются в неотложной госпитализации в ОРИТ.
В статье пойдет речь о нетяжелой пневмонии.
Интересный факт“Муслиновая болезнь” — так в 19 веке называли вспышку ОРВИ (гриппа?), которая осложнялась пневмонией и тысячами уносила жизни молодых девушек. Модницы зимой носили бальные платья из тонкой ткани — муслина. Чтобы платье сильнее подчеркивало фигуру, его смачивали водой, в результате чего на балах мерзли. Так платье оказалось фактором, предрасполагающим к заболеванию.
Факторы, влияющие на выбор АБТ
Важно предположить возбудителя пневмонии, от этого будет зависеть лечебная тактика. Есть 4 часто встречающихся возбудителя:
- пневмококк
- гемофильная палочка
- микоплазма
- хламидофила (хламидия)
Распределение возбудителей в зависимости от места лечения (и тяжести заболевания соответственно) представлено в таблице:
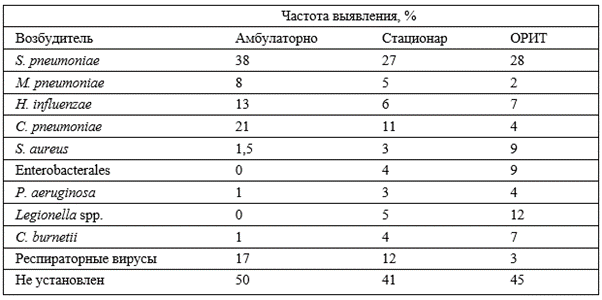
Другие возбудители встречаются реже. Существует ассоциация между сопутствующими заболеваниями, некоторыми факторами риска и возбудителем. Например, у больных с бронхоэктазами часто выявляется золотистый стафилакокк и синегнойная палочка, при пребывании больного в учреждениях длительного ухода — энтеробактерии, золотистый стафилакокк и прочие. Ознакомиться с полным списком можно в таблице:
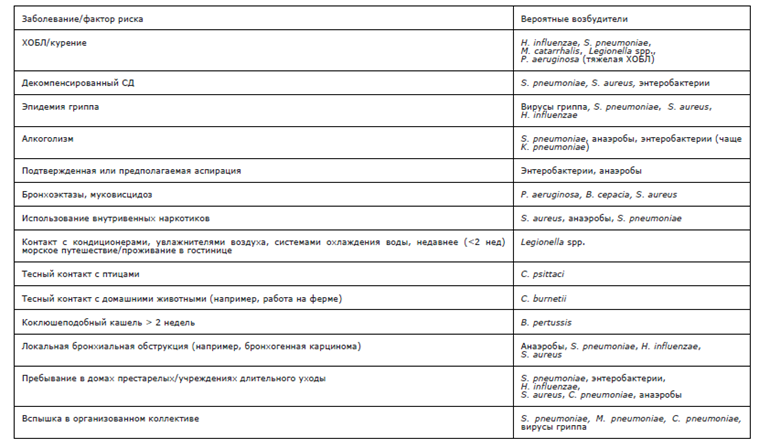
Также важный фактор при выборе а/б играет антибиотикорезистентность. Данные о резистентности возбудителей по регионам России представлены на сайте AMRmap. Например, в Хабаровске крайне низкая чувствительность пневмококка к азитро- и кларитромицину (менее 50%). В качестве фактора индивидуальной резистентности следует рассматривать прием пациентом а/б в анамнезе.
В зависимости от предполагаемого возбудителя и антибиотикорезистентности пациенты делятся на 2 группы, каждой группе предлагается выбор АБТ. Подробнее об этом в разделе “определение группы больного и назначение а/б”.
Атипичные возбудители
В рамках данной темы (нетяжелая ВП без госпитализации) под атипичными возбудителями подразумеваются микоплазма и хламидофила. Они характеризуются нетяжелым течением пневмонии.
В клин. рекомендациях говорится о том, что ни клиническая, ни рентгенологическая картина не позволяют выделить атипичную пневмонию. Наряду с этим указано, что если есть основания подозревать антипичного возбудителя “по клиническим/эпидемиологических признакам”, то выбор а/б падает на макролиды/респираторные фторхинолоны. В связи с этим необходимо уточнить признаки, по которым можно предположить атипичного возбудителя:
- постепенное начало заболевания с воспаления верхних дыхательных путей
- малопродуктивный кашель
- внелегочная симптоматика (фарингит, миалгия, конъюнктивит, артралгии)
- меньшая выраженность аускультативных проявлений
- более молодой возраст пациентов
- организованные коллективы
- меньшая выраженность лейкоцитоза
- интрестиц. поражение легких на рентгенограмме
Например, если признаки пневмонии, хоть и “смазанные” по сравнению с пневмококковой, наблюдаются у молодого человека в студенческом общежитии, где также болеют 4 его соседа, то мы имеем основания предположить атипичного возбудителя.
Алгоритм выбора АБТ
Все шаги подробнее разобраны ниже.
Алгоритм выбора АБТ при внебольничной нетяжелой пневмонии: Поставить диагноз (критерии диагноза) Определить место лечения (по шкале прогноза тяжести течения пневмонии) Определить, к какой группе относится больной (по наличию факторов риска) Назначить АБТ в соответствии с группой
1. Поставить диагноз ВП (критерии диагноза)
Диагноз ВП считается определенным, если есть:
рентгенологически подтвержденная очаговая инфильтрация легочной ткани + 2 и более признака:
- остро возникшая лихорадка в начале заболевания (t > 38,0°С)
- кашель с мокротой
- физические признаки (фокус крепитации/мелкопузырчатых хрипов, бронхиальное дыхание, укорочение перкуторного звука)
- лейкоцитоз > 10х10 9/л и/или палочкоядерный сдвиг > 10%
Нет возможности рентген. подтверждения — диагноз ВП неточный/неопределенный.
Если есть: лихорадка, кашель, одышка, мокрота и/или боли в грудной клетке, связанные с дыханием, но нет физических признаков (см. выше) и нет рентген. исследования — диагноз ВП маловероятен.
Что нужно назначить из исследований: КАК и рентгенографию, при необходимости — КТ. Амбулаторным пациентам с ВП микробиологическое исследование не рекомендуется.
2. Определить место лечения
Хочется заострить внимание на важности этого шага. В наших реалиях проще отправить больного в стационар, чем заниматься его лечением на дому. Врачей первичного звена можно понять, есть бесспорное преимущество в госпитализации кашель — быстрота постановки диагноза, а значит, — и назначения лечения.
Тем не менее любое пребывание в стационаре несет в себе риски нозокомиальной инфекции, а также других ятрогенных осложнений. Например, парентеральное введение АБТ может осложниться тромбозом кубитального катетера. При этом больной получает АБТ в/в просто по факту того, что попал в стационар, хотя его состояние этого не требует.
Место лечения определяется прогнозом течения пневмонии. Для определения прогноза есть несколько шкал, одной из самых простых является CURB/CRB-65.
Шкала CURB-65 включает анализ 5 признаков: С — нарушение сознания, обусловленное пневмонией U — повышение уровня азота мочевины > 7 ммоль/л R — тахипноэ ≥ 30/мин B — снижение сист. АД < 90 мм рт.ст. 65 — возраст пациента ≥ 65 лет
CRB-65 отличается отсутствием оценки азота мочевины. Наличие каждого признака оценивается в 1 балл, общая сумма может варьировать от 0 до 5 баллов. Риск летального исхода возрастает по мере увеличения суммы баллов. Больше 1 балла — показание для госпитализации.
CURB/CRB-65 имеет недостатки: она не учитывает влияние сопутствующих заболеваний, функционального статуса больного и социально-экономические факторы. Также можно оспорить фактор возраста. Например, есть практически здоровые пациенты 65 лет и старше, госпитализация которых может принести больше вреда, чем пользы.
Помимо шкалы CRB-65, в разных источниках встречаются такие показания для госпитализации как:
- сатурация < 92%
- ЧСС ≥ 125 в мин
- рентг. признаки вовлечения более 1 доли
- невозможность адекватного ухода и/или выполнения врачебных предписаний в домашних условиях.
3. Определить группу больного по факторам риска и назначить а/б
После того, как поставили диагноз, определили, что больной не нуждается в госпитализации, переходим непосредственно к выбору а/б.
Всем пациентам с определенным диагнозом ВП рекомендуется назначение АБП перорально сразу после установки диагноза (оптимально - не позднее 8 ч) для улучшения прогноза.
Чтобы выбрать АБТ, нужно отнести пациента к одной из двух групп, в зависимости от наличия или отсутствия факторов риска редких и полирезистентных возбудителей.
Первая группа: нет хронических сопутствующих заболевания не было приема за последние 3 мес. АБП системного действия ≥ 2 дней пациент не находится в доме престарелых или других учреждениях длительного ухода больной не лежал в стационаре ≥ 2 суток в предшествующие 90 дней не было в/в инфузионной терапии, диализа или лечения ран в домашних условиях в предшествующие 30 дней.
Факторов риска нет, назначаем — амоксициллин 3 г/сутки.
Альтернатива — азитромицин или кларитромицин.
Показания к применению альтернативного
а/б:
● аллергия на пенициллины и другие бета-лактамные АБП
● инд. непереносимость
● обоснования подозревать атипичного возбудителя (по тем самым клин. и эпид. данным, которые обсуждались в разделе “атипичные возбудители”).
Есть нюанс, который упоминался в разделе “Факторы, влияющие на выбор а/б” — региональная резистентность возбудителя.
Если в регионе фиксируется высокий (>25%) уровень устойчивости S. pneumoniae к макролидам, то вместо
них стоит рассмотреть назначение респираторных хинолонов (РХ). При предположении микоплазменной
пневмонии и локальной ее устойчивости к макролидам (>25%), следует рассмотреть возможность применения
РХ или доксициклина.
Посмотреть устойчивость по регионам России можно здесь AMRmap.
Вторая группа:
имеются сопут. заболевания: ХОБЛ, СД, ХСН, ХБП с снижением СКФ, цирроз печени, алкоголизм, наркомания, истощение
пациент принимал за последние 3 мес АБП системного действия ≥ 2 дней
больной из дома престарелых или других учреждениях длительного ухода
нахождение в стационаре ≥ 2 суток в предшествующие 90 дней
в/в инфузионная терапия, диализ или лечение ран в домашних условиях в предшествующие 30 дней
Пациенты второй группы имеют риск редких/полирезистентных возбудителей, назначаем:
амоксициллин+клавулановая кислота, альтернатива — респираторные фторхинолоны, цефподоксим или цефдиторен.
АБТ при нетяжелой ВП у амбулаторных пациентов
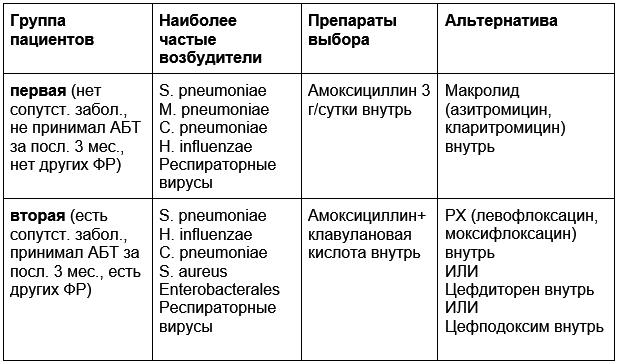
Еще раз, кратко:
● выбрали, к какой группе относится пациент
● учли локальную резистентность возбудителя
● назначили а/б
Оценка эффективности и достаточности АБТ
Всем пациентам с ВП через 48-72 ч после начала лечения рекомендуется оценка эффективности и безопасности стартового режима АБТ.
Критерии эффективности АБТ (оценка через 48-72 часа)
снижение температуры тела
уменьшение выраженности интоксикационного синдрома
уменьшение выраженности основных клинических симптомов и признаков ВП
Если терапия эффективна, следующий шаг — определить, когда пора заканчивать АБТ.
Критерии достаточности АБТ:
стойкое снижение температуры тела <37,2ºС в течение не менее 48 ч
отсутствие интоксикационного синдрома
частота дыхания <20/мин (у пациентов без хронической ДН)
отсутствие гнойной мокроты (за исключением пациентов с ее постоянной продукцией)
количество лейкоцитов в крови <10 х 109/л, нейтрофилов <80%, юных форм <6%.
Длительность терапии определяется индивидуально, как только набрались критерии достаточности, необходимо завершить АБТ. Средняя длительность составляет 5-7 дней.
Продолжение или модификация АБТ при ВП не рекомендуется в случае соблюдения критериев “достаточности”, несмотря на сохранение отдельных клинических симптомов, признаков ВП и лабораторных изменений
Симптомы и признаки, не являющиеся показанием для продолжения АБТ:
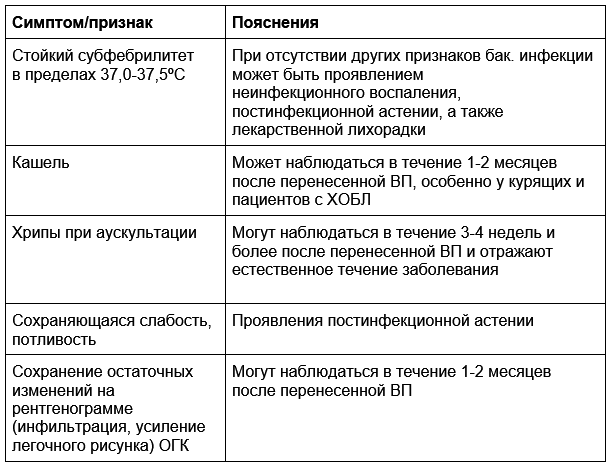
Соблюдение представленного алгоритма требует усилий от врача, но лечение ВП в соответствии с клиническими рекомендациями повышает шансы на успех терапии.







